自分の体は自分で守る:ウェビナー「筋強直性ジストロフィーの心臓について知るべきこと」レポート

2025年11月9日(日)、ウェビナー「筋強直性ジストロフィーの心臓について知るべきこと」をオンラインで開催し、約110人が参加しました。
筋強直性ジストロフィーの心臓について、「脳神経内科の立場」と「研究者の立場」からそれぞれご講演いただきました。

事務局長 妹尾 みどり
心臓は命にかかわる。だから知っておこう。
筋強直性ジストロフィー患者会の事務局長、妹尾みどりの妹である旗野あかね(当会理事長)はもともと不整脈がありました。普段通りの生活をするなか、突然すごい動悸(どうき)があり、緊急搬送されました。
病院でアラートカードを見た医師は、「動悸を抑える薬はあれども、下手に投薬できない」と判断しました。
状態が収まり、翌日に循環器科で診察を受けたところ、心房粗動であることがわかりました。そして「投薬で脈は遅くなっただろうけど、(脈が落ちすぎて)徐脈になると逆に入院になっただろう」と言われました。
アラートカードを持っていなかったら大変なことになるところでした。
アラートカードとは、緊急時の処置や他の診療科で診察を受ける際に医療従事者が気をつけることが書かれているコンパクトなカードであり、当会では筋強直性ジストロフィーについてのカードを正会員に提供しています。 心臓は命に関わるものです。生活に困るような心臓の問題が起こった場合、自身の体に起こっていることを理解できるようにしておくことが大切です。
筋強直性ジストロフィーの心臓について「脳神経内科の立場から」

脳神経内科 特命副院長 松村剛先生
ポイント
- この病気は多彩な障害があるが、呼吸管理と嚥下、心臓の管理が大変重要。
- 早期から酸素不足になりやすい。しっかり検査して、重篤化する前に治療を。
- 心臓の薬物治療は不整脈や心機能に悪影響を与えることがあるので注意。
- 自覚症状を感じないことも多い。治療効果を感じにくくても、受け入れて努力することが大切。
○筋強直性ジストロフィーとは
筋強直性ジストロフィーは概ね1万人に1人と言われ、筋ジストロフィーの中で最も多いタイプです。筋強直現象が見られ、グッと握ったときに開かない(筋肉の収縮が起こりにくい)状態などが特徴です。
体の先の筋肉から弱くなるので、つまむ力が弱く、ペットボトルのキャップが開けられないことが良く見られます。また、バランスが低下するために片足立ちやじっと立っていることが辛くなります。加えて、寝た状態から頭を上げたり、腹筋を使って起き上がったりすることも難しくなります。また、咀嚼筋などが弱くなるため、特徴的な顔貌になります。
知っておくべき大切なことの1つは、多臓器に症状が出ることです。心臓や嚥下の問題は生命予後に大きな影響を与えます。
○大きな問題は「呼吸管理」と「突然死」
デュシェンヌ型筋ジストロフィーをはじめ、神経筋疾患は全体的に生命予後が改善していますが、筋強直性ジストロフィーでは死亡年齢や死因の構成に変化がほとんどなく、大きな改善は見られません。その理由としては多彩な合併症があることが考えられます。しかし、合併症の問題には一定の対処法があるにもかかわらず、改善が見られないのは、適切な医療管理ができていない(症状の自覚が乏しく、治療の必要性や効果を感じにくいため治療に消極的になる)ことの影響が大きいと考えられます。
治療が困難である代表的なものは呼吸管理です。呼吸障害の存在は以前よりも認知されてきていますが、マスクや圧の不快感を強く感じるため、適切な設定が困難な患者や、使用を継続困難な患者が多いため、予後の改善に繋がっていません。
「しんどくなったら呼吸器を着ける」と多くの患者さんが言われますが、低酸素を自覚しないので「しんどさを感じた時は、手遅れ状態」という筋強直性ジストロフィーあるあるが繰り返されています。
もう一つの大きな問題は突然死です。この点、欧米では不整脈が重要視されていますが、不整脈だけでなく呼吸や嚥下も突然死の原因として重要です。
○大切なのは呼吸、嚥下、心臓の管理
呼吸不全や窒息、不整脈・心不全により急性死亡する患者は多いです。
歩行が可能な状態で急性死亡するケースもあり、若い方で運動機能がいい状態なのに亡くなるのは非常に勿体ないです。呼吸管理をしっかりすれば急性死を防ぐことができた方も多いと感じています。
また、嚥下機能に見合った食事の形態管理も、窒息による突然死を防ぐ観点で重要です。生命予後を左右する問題として管理ができるものは、呼吸と嚥下、心臓ということになります。
【呼吸について】
早い時期から、体内の酸素を一定に保つ調整能力が低くなり、低酸素になりやすいです。
特に寝ているときに顕著で、肺活量が正常のときから夜間の低酸素血症が見られます。ただし、低酸素について自覚する患者はほとんどおられず、検査をしなければ気づかれません。
食べ物が入りやすく(誤嚥)、咳も弱いので、肺炎になりやすいです。これも同様に、患者本人の自覚がないことも多いため、重篤化する前に注意が必要です。
治療は呼吸理学療法や人工呼吸療法があります。呼吸障害の治療はきちんとできれば効果が大きいです。

【嚥下について】
噛む力が弱いため「(食べ物を)丸呑み」しやすいので、窒息の危険性が高まります。よって、食べ物の形態には工夫が必要です。
食べ物や唾液が喉に溜まりやすく、知らない間に気道に入ることがあります。
また、食道の通過が悪いため、食後すぐに横になると、逆流して誤嚥を起こすこともあります。
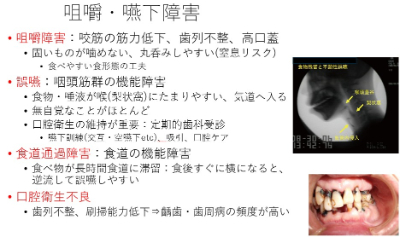
【心臓について】
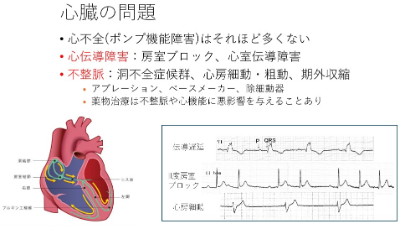
心臓ではポンプ機能の障害は多くないですが、心臓を動かす電気の流れが伝わりにくい障害(心伝導障害)が多く、脈が飛ぶ、期外収縮、心房細動・粗動などの不整脈が問題となりやすいです。
これらの治療には、薬物治療やペースメーカー等による非薬物治療がありますが、薬物治療は不整脈や心機能に悪影響を与えることがあり、注意が必要です。
心臓についても自覚症状は乏しく、検査しなければ気づかれません。深刻な不整脈は突然死につながります。
低酸素状態は心臓にも良くないので、その意味でも呼吸管理は大切です。
なお、薬物治療においては、抗不整脈薬やβ遮断薬は悪影響があるので、モニタリングしながら慎重に使用する必要があります。
緊急受診や全身麻酔の場合、自身の病気のことを伝えることが大切です。
○自分の命は自分で守る
筋強直性ジストロフィーではリスクも対処法もわかっているのに予防が出来ていないのが問題です。そのためには患者自身が考え方を改めるのが大切です。呼吸や嚥下、心臓については定期的にチェックしましょう。
自覚症状が無いから大丈夫と考えないでください。
「自覚症状がないこと」はこの病気の特徴です。
必要な治療は、当初は違和感や抵抗があっても受け入れる努力が必要です。
死にたくないのであれば、自覚症状が無い時から治療を始め、継続することで良い状態をできるだけ維持しましょう。治療方針や症状悪化時の対応については、家族等支援者と話し合っておくことも重要です。
筋強直性ジストロフィーの心臓について、「研究者の立場から」
教授 伊藤英樹先生
ポイント
- 心臓の電気信号が正常に伝わらない状態(伝導障害)になると、心臓のポンプ機能に問題が生じ、めまいや意識消失を伴う不整脈につながる。
- 筋強直性ジストロフィーでは徐脈性不整脈への対応が特に重要。
- 心房細動は無症状のことも。しっかり検査を受けて、適切な対応を受けることで治療できる。
- 状態を定期的に把握し、主治医と相談しながら適切な治療を受けることが重要。
○はじめに
筋強直性ジストロフィーの原因遺伝子はさまざまな臓器で機能するため、全身の管理が大切です。
心臓については、その状態を定期的に把握し、リスクを判断して、適切な治療を受けることが重要です。そのうえで、患者が病気を知り、検査や治療法について理解を深めることはさらに重要です。また、緊急時に心臓内科医がいないことを想定し、アラートカードを保持しておくことは大変重要です。

○心臓の大まかなつくりを理解しよう
心臓は主に冠動脈と筋肉、弁膜の3つから成り立っています。
冠動脈(冠のような形をしているため「冠動脈」という)は心臓に酸素を提供し、弁膜は血液を全身に送り届けるときに重要です。
筋強直性ジストロフィーでは心臓の筋肉に問題がありますが、冠動脈や弁膜には大きな支障をきたしやすいということはありません。
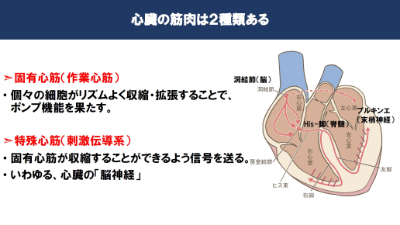
心臓の筋肉は大きく分けて2種類あります。
1つめは「固有心筋」といい、リズム良く収縮・拡張することでポンプの役割を果たします。
2つめは「特殊心筋」といい、固有心筋が収縮するよう信号を送ります。この信号は洞結節から出されます。この信号は次に、His束(心臓の「配線」のような部分の一部)に伝わり、続いてプルキンエ線維に伝わることで心臓が動きます。
心臓には特殊な神経回路が走っている、と考えていいです。この病気の場合、刺激伝導系の特殊心筋に問題が生じやすいです。
刺激伝導系は心臓の筋細胞は規則正しく、同じタイミングで収縮するために必要です。バラバラに動いてはポンプの役目を果たせません。
○症状
筋強直性ジストロフィーの場合、心臓に不具合が生じると、めまいやふらつき、最悪の場合、意識が無くなります。また、息切れやむくみが見られることもあり、このような場合は心不全を疑います。自覚症状を認める場合は、主治医に伝える必要があります。
○検査
レントゲン:陰影から部位ごとに判断するとともに、全体の大きさ(割合)などから、心臓の状況を判断します。
心電図(12誘導):多くの情報が得られます。最低でも1年に1回は受けるべきです。心臓の各部位ごとの状況を見ますが、筋強直性ジストロフィーの場合は部位よりもリズムの方が大切です。特にⅡ誘導の波は、心房と心室が興奮した際に出る形がわかりやすいです。
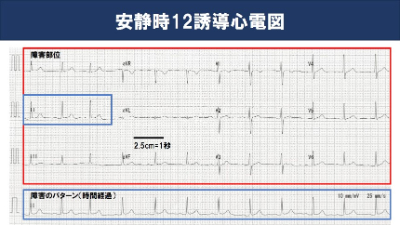
○心電図から不整脈の種類や心臓の状態を理解しよう
徐脈とは心臓の拍動頻度が極端に少なくなること、頻脈とは心臓の拍動頻度が極端に多くなることを指します。
筋強直性ジストロフィーでは徐脈性が特に重要ですが、頻脈も重要です。なお、正常ではない脈をすべて「不整脈」といいます。規則正しいかどうかだけではありません。
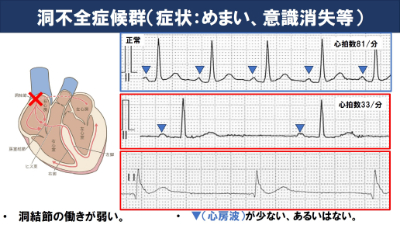
気をつけなくてはいけない不整脈は、洞結節が障害を受けると心房の興奮(下図の青三角▼)が少なくなるため、脈が少なくなる状態です(洞不全症候群)。
めまいや意識消失がありますが、普段からこの状況になれていると、症状が出ないこともあります。
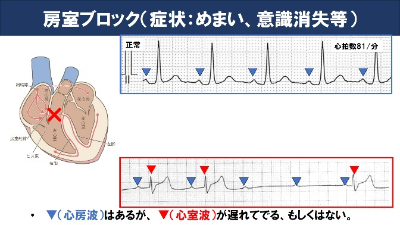
一方、心房の波はあるが心室の波が見えない場合を高度房室ブロックといいます。この場合、心臓が収縮しないので、めまいや意識消失を認めます。高度房室ブロックにも程度がありますが、完全房室ブロックになると症状を認めることが一般的です。
さらに下位の右脚左脚に障害が出る場合もあり、これを脚ブロックといいます。こちらは症状がない場合が多いですが、突然脚ブロックの出現を認めた場合、房室ブロックへの進行に注意が必要です。
心房が異常に興奮して規則正しい波形が見られなくなり、心電図に細かい揺れが見られます。これを心房細動といいます。
一般の人でも年齢とともに有病率は増えますが、筋強直性ジストロフィー患者における有病率は一般の人より高いです。

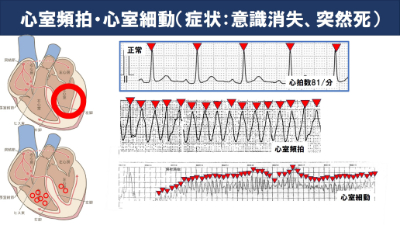
心室頻脈、心室細動は心室で異常な興奮が起きている病態です。
命に関わる不整脈です。
波形に規則性がある心室頻脈から、規則性がない心室細動につながります。意識消失を認めることがほとんどで、早急に除細動が必要です。
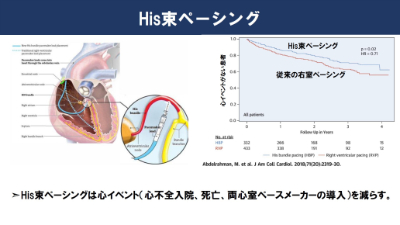
なお、筋強直性ジストロフィー患者のように伝導障害を来しやすい場合は、刺激伝導系の「His束」という部分の状況を調べることも重要です。His束の興奮に続き心室が興奮しますが、この間の時間の長さは将来の完全房室ブロック発生の指標になります。
この時間が長い患者は予防的にペースメーカーを入れることで良い結果をもたらすことが報告されています。
○どのように治療するのか?
大きく2つあり、1つは薬物治療で、もう一つは非薬物治療です。
薬物治療は主に頻脈で行います。β遮断薬(交感神経の活動を抑える)や抗不整脈薬(心臓の電気の流れを阻害)がありますが、筋強直性ジストロフィー患者には注意が必要です。
患者にもともと徐脈傾向がある場合、頻脈が収まり正常になったあとに、病態が悪化することがあるためです。
非薬物療法には、カテーテルアブレーションやペースメーカー、除細動器などがあり、筋強直性ジストロフィーにはとても有効です。
○日頃から自分の脈を確認することも大切
筋強直性ジストロフィー患者は、一般の場合と比べて心房細動の有病率は高いです。
心房細動では、心臓でできた血栓(血管内の血の塊)がさまざまな塞栓症の原因となる可能性があり、例えば脳に行って詰まると脳梗塞になります。
特に心不全や高血圧、糖尿病を持っていると、脳梗塞の発症率が高くなります。
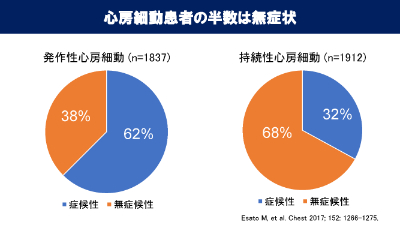
しかし、心房細動の患者は約50%が無症状ですので、気づかれずに放置するともあり、大変問題です。
短時間で検査する12誘導心電図だけでは診断できずに放置される可能性もあるため、24時間など、長時間の心電図(ホルター心電図)による検査が大切です。
また、脈が規則正しいか、日頃から自身で確認することも大切です。
手首の親指側にある橈骨動脈に人差し指、中指、薬指を当てて、脈拍を確認します。
不規則脈を検知できる家庭血圧計を使ったり、日頃から携帯心電図やアップルウォッチなどで心拍を確認することも有効です。
○治療の種類と注意
薬物治療には、心不全を防ぐために心房細動の状態で脈拍数を正常に維持する「レートコントロール」と、正常脈を維持する「リズムコントロール」があります。ただし、両方とも脈を落とす治療なので、筋強直性ジストロフィー患者においては非常に慎重に進めなければいけません。
さらに詳しく
【筋強直性ジストロフィー患者には抗不整脈薬はなぜ推奨されないのか?】
心臓は細胞の中にナトリウムが入ることで収縮して動きます。
抗不整脈薬はナトリウムが入るのを阻害する働きがありますが、その作用時間が長いと伝導障害が起こるため、伝導障害がある患者の病態が悪化する可能性があり、その使用は推奨されません。
非薬物治療であるカテーテルアブレーションは筋強直性ジストロフィー患者にも有効です。従来の高周波アブレーションに加え、短時間で済み、患者への負担も少ない方法が実用化されつつあります。
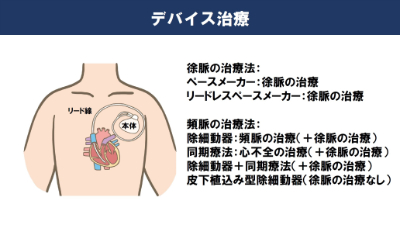
○徐脈の治療にはペースメーカー
抗不整脈薬やカテーテルアブレーションは頻脈に対する治療ですが、徐脈にはペースメーカー等のデバイスによる治療を行います。
刺激伝導系が障害されてうまく収縮できないので、鎖骨の下の皮膚の下にペースメーカー本体を埋め込み、心臓につながる細い電線(リード)を心臓の右心房や右心室などに留置して刺激を送ります。
ペースメーカーには次のような注意点があります。
- 定期的なチェックが必要であり、リード線の状態把握や電池交換が必要です。また、磁場に影響されるためMRI等の検査時に対応が必要
- 皮膚障害(痩せた人は注意)や感染、脱落、断線等の合併症の管理も必要
皮膚障害が懸念される場合、皮下組織ではなく、大胸筋の下に本体を置くことで、感染が少なく、見た目も良くなります。
また、さまざまなリスクにつながるリード線をなくした、リードレスペースメーカーも登場しています(長期的な評価は未実施)。
最近は、さまざまなリスクを低減するため、刺激伝導系を直接刺激するHis束ペーシングや左脚領域ペーシングなどの治療法も出てきており、患者への負担が軽減されつつあります。
○治療に対する患者の理解が大切
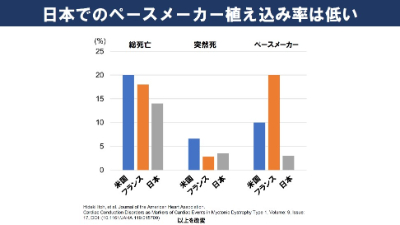
諸外国と比べ、日本はペースメーカー埋込率が低いです。例えば、フランスは埋込率が高いですが、突然死する患者の割合は日本と大きく変わりません。
つまり、日本においてペースメーカーの埋め込み率を高めることで、突然死する率がより低くなるかもしれません。
そのためには、治療に対する患者の理解が大切になると感じています。
○頻脈の治療には除細動器
伝導障害があると、徐脈性不整脈だけではなく、頻脈性不整脈への対応も重要です。心室細動や心室頻脈がある人、心臓の働きが低下してそのリスクがある人、また、伝導障害や心室性の不整脈も考慮して、除細動器による治療を行います。埋込み型や皮下埋込み型、着用型の除細動器がありますので、主治医とご相談ください。
○さいごに
医療技術の進歩は著しいです。心臓の状態を定期的に確認し、医師とともに、必要な治療法に対する理解をアップデートしていくことが大切です。
質疑応答
本セミナーの講演後、参加者からの質問を受け、演者の先生方から回答いただきました。その一部をご紹介致します。
【呼吸管理について】
-
なぜ酸素投与は危険?
-
筋強直性ジストロフィーは酸素を保つ機能が低くなります。
酸素を投与すると努力しなくても保てるので、呼吸をさらにさぼることになり、呼吸不全を悪化させる可能性が高いです。
機械で補助することを優先すべき。
特に寝ているときに酸素を使うのは、さらに呼吸を低下させる恐れがあり危険です。
-
非侵襲的陽圧換気療法(NPPV)を続ける人とそうでない人の予後は?
-
つけたことで症状の改善があると続きやすいです。自覚症状が無い人では、やってよかったという感じが得にくいため、必要性を十分理解してもらわないと続かない。
自覚症状がないのに治療を続けることは大変だと思いますが、検査データを繰り返し見て、必要性を理解していただくことが重要です。
【心臓について】
-
筋強直性ジストロフィーにおいて、心室細動、心室頻脈は一般の人と比べどれくらいリスクがあるか?
-
房室ブロックや徐脈性不整脈などの伝導障害がある場合はより高めになっているように感じます。ただ、伝導障害があれば必ず心室細動になるわけではありません。
-
徐脈傾向がなくても、抗不整脈薬やβ遮断薬の使用は避けたほうが良いか?
-
抗不整脈薬はできるだけ使用しない方が良い。β遮断薬は必要性次第。代替薬があればそちらから使うべきです。使用する場合は、心電図でモニタリングすることが必要です。
-
植込み型除細動器(ICD)を埋め込んで6年が経つ。期外収縮が多くなっているが心臓に負担はないのか?
-
期外収縮の数が増えたり、連続したりするものがあれば、心電図やエコー、ホルター心電図で管理すべき。筋強直性ジストロフィー患者は心臓の機能が落ちる人は多くないがエコー検査は行うべきです。
-
不完全右脚ブロックがあるが、医師からは「大丈夫」と言われる。大丈夫か?
-
一般的には経過観察でよく、これ自体は問題ありません。経年的に伝導障害が進行していかないかが重要。不完全か完全かは、心電図のQRSの幅で決まります。完全になったり、左脚ブロックになっていないか、などの変化を把握していくことが必要です。
-
発作性心房細動がある。ドクターからはすぐにカテーテルアブレーションは必要ない、と言われている。本当に必要はないか?
-
心房細動が問題になるのは、1つ目は脳梗塞等の塞栓(そくせん)症で、2つ目は心不全です。
アブレーション技術の進歩とともに、心房細動のカテーテル治療の適応は拡大しているといえます。
カテーテルアブレーションは心房細動の根治治療であり、患者さんの症状の有無や治療効果が期待できるかが手術適応のポイントになりますが、アブレーションをせずに薬物治療等で経過見る場合も少なくありません。
-
心室性の期外収縮が見られる場合、心室細動などの不整脈が起こりやすいか?
-
一概には言えませんが、もともとの心電図で伝導障害、特にQRS幅の延長している方は、24時間心電図などでより詳細に確認する必要があります。
-
16歳の子供。心室細動による致死性不整脈あり。QT延長症候群および筋強直性ジストロフィーと診断。皮下植え込み型除細動器(S-ICD)を入れたが、皮膚障害により抜去した。皮膚が薄く痩せ型ということは筋強直性ジストロフィーが影響しているか?
-
なんとも言えません。痩せている人の場合は、厚みが皮膚に影響することがある。また、先天性QT延長症候群と筋強直性ジストロフィーは別の疾患です。心室細動について、QT延長症候群と筋強直性ジストロフィーはともに心室細動の原因になる。
-
自身が筋強直性ジストロフィーで、子供も先天型筋強直性ジストロフィー。心房細動は子供にも遺伝するのか?
-
心房細動が遺伝するということではなく、筋強直性ジストロフィーであることで、そのリスクがある、ということです。
-
先天型筋強直性ジストロフィーの小児でのペースメーカー利用は進んでいるか?
-
出生時の危険を乗り切った場合、子供だからといって不整脈のリスクが高いとは言えません。定期的な評価を行うことが大切です。嚥下や呼吸が心臓に与える影響も大きいため、その管理も大切です。
【患者に危機感がない場合】
-
患者本人に危機感がない場合、家族としてどのように関わるべきか?
-
よくある悩みです。リスクを理解せず大丈夫と思い込んでいる人は気づいた時には手遅れになりかねません。
リスクを理解してその結果も受け入れている場合は本人の判断なので尊重すべきです。ただし、望まない救命処置などを受けないよう周囲の支援者にも相談して、急変時の対応などを相談しておきましょう。
自覚していない人にリスクを理解してもらうのは難しいですが、リスクは待ってくれないので普段から真摯に向かい合うことが大切です。



